Kurs Mammadiagnostik:
M. Grunewald, U. Aichinger, R. Schulz-Wendtland
1) Technik:
Jeder Mammographie gehen grundsätzlich eine gezielte Anamneseerhebung (Familienanamnese, Medikamentenanamnese z.B. Hormone, Geburtenanamnese, Stillenanamnese), die Inspektion (z.B. Asymmetrie, Hauteinziehungen und/oder einseitige Mamilleneinziehungen, Mamillensekretion) und Palpation der Brust (Knoten, Tumoren, Verschieblichkeit, Größenbestimmung) inklusive der axillären und supraklavikulären Lymphknoten voraus.
Da sich die einzelnen Gewebestrukturen in der Mamma nur geringgradig in ihren Absorptionskoeffizienten und Dichte unterscheiden, die Absorptionsdifferenzen aber mit fallender Röhrenspannung ansteigen, sind kontrastreiche Aufnahmen mit hoher Detailerkennbarkeit nur mit einer Spannung von 25-35kV zu erzielen (Weichstrahltechnik) Für die Aufnahme wird die Brust komprimiert. Dadurch reduziert sich das Volumen und damit die Streustrahlung.
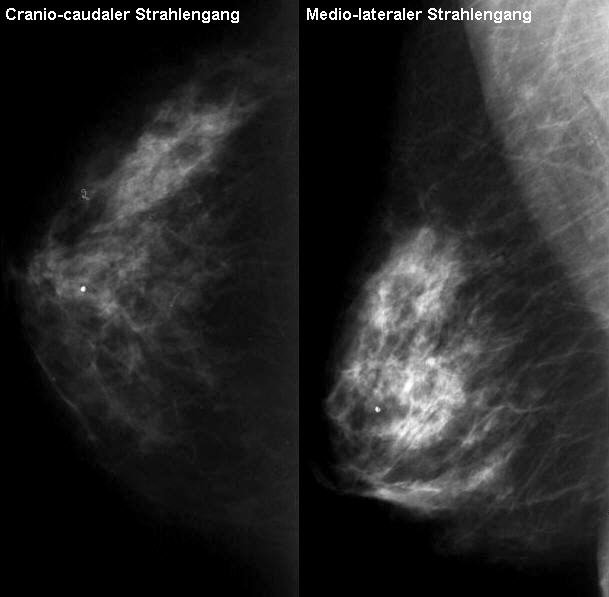
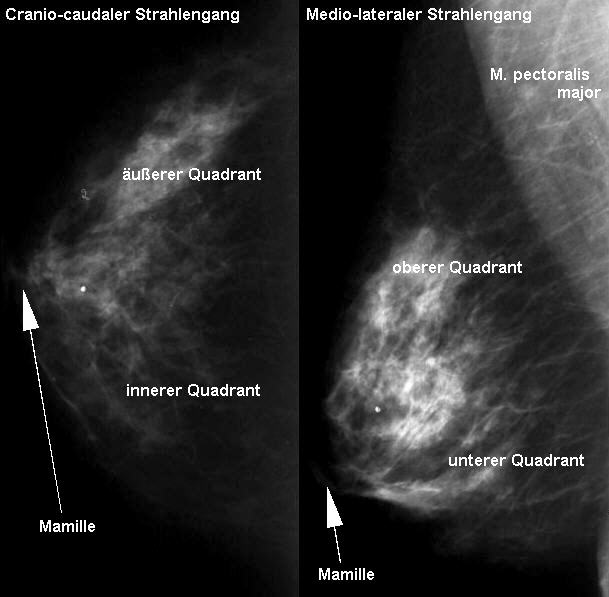
Standardmäßig werden zwei Ebenen geröntgt: 1. Cranio-caudal (dadurch unterscheidet man die mediale von der Lateralen Hälfte der jeweiligen Brust) 2. Medio-lateral (oblique)(dadurch unterscheidet man die obere und die untere Hälfte der jeweiligen Brust.
Bitte beachten Sie: Standardgemäß hängt man die Aufnahmen beider Brüste wie folgt am Bildschirm auf. Wenn Sie vor dem Bildschirm stehen, sehen sie
Links außen: Medio-lateral (oblique) rechts
Links Mitte: Cranio-caudal rechts
Rechts Mitte: Cranio-caudal links
Rechts außen: Medio-lateral (oblique) links - siehe Röntgenanatomie Beachten Sie zudem, daß definitionsgemäß bei den Cranio-caudalen Aufnahmen die Hälfte der Brust die dem oberen Bildrand nahe ist, immer der äußeren Brusthälfte entspricht. - siehe Bilderserie Übungen zur Röntgenanatomie.
Des weiteren bedient man sich in der Mammadiagnostik der Sonographie (siehe Sonographiekurs) mit einem 5 MHz oder 7,5 MHz linearen Schallkopf und der Galaktographie. Eine Galaktographie ist eine Mammographie bei der zunächst die Milchgänge über den mamillären Ausführungsgang durch wasserlösliches Kontrastmittel kontrastiert wurden.
Zur weiteren Abklärung von Zysten, v.a. zur Abgrenzung von soliden Tumoren, bedient man sich der Pneumozystographie. Dabei wird der Zysteninhalt abpunktiert und durch Luft ersetzt und erneut geröntgt. Im Falle einer unauffälligen Zyste sollte die Innenkontur der luftgefüllten Zyste allseits glatt und zart sein.
Die Kernspintomographie der Brust (MR-Mammographie) ist ein ergänzendes, sehr teures Verfahren die Brust abzuklären. Insofern ist die Indikation zu einer MR-Mammographie eng zu stellen: Indikationen zur MR-Mammographie sind z.B.:
· V.a. Karzinomrezidiv nach Brustrekonstruktion mit Silikon (frühestens 6 Monate postoperativ)
· Differenzierung zwischen Karzinomrezidiv im Narbenbereich nach Operation
· Ausschluß eines multifokalen Geschehens (mehere Mammakarzinome in einer oder in beiden Brüsten2) Röntgenanatomie (Mammadiagnostik): (z.B. rechte Mamma)
3) Übungen zur Röntgenanatomie (Mammadiagnostik):
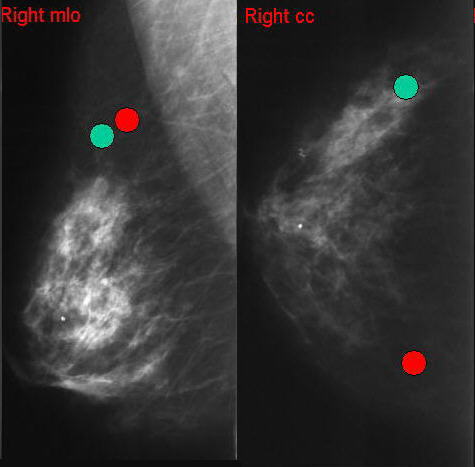
Eine der wichtigsten Aufgaben in der Radiologie ist das Lokalisieren von Befunden. Versuchen Sie die verschieden farbigen Punkte exakt zu lokalisieren. (wenn Sie diesen Zeichen O mit der Maus berühre, kriegen Sie Rückmeldung)

Suchen Sie die richtige Position der farbigen Punkte
blauer Punkt: linker oberer-innerer Quadrant
roter Punkt: rechter unterer-innerer Quadrant
gelber Punkt: linker unterer-äußerer Quadrant
gelber Punkt: linker unterer-innerer Quadrant
roter Punkt: rechter oberer-innerer Quadrant
grüner Punkt: linker unterer-äußerer Quadrant
grüner Punkt: rechter oberer-äußerer Quadrant
grüner Punkt: linker unterer-innerer Quadrant
blauer Punkt : linker unterer-äußerer Quadrant
Keine Antwort ist richtig
4) Unterschiede erkennen:Unterschied Alter:
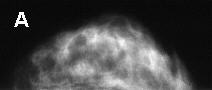
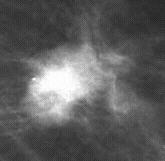
Vergleichen Sie eine normal entwickelte weibliche Brust einer 27 jährigen Frau mit normal strukturierten (dichten) Drüsenkörper (A) mit einer Involutionsmamma einer 55 jährigen Patientin mit stark reduziertem Drüsenkörper (B)- die Brust wird transparenter (heller) - man spricht auch von einer leeren Brust.Unterschiedliche Raumforderungen in der Mammographie:
1)2)
3)
4)
5)
6)
1) Verschattung, homogen, glatt begrenzt mit schmalem Halo (schmaler zirkulärer transparenter Aufhellungssaum) - Zyste
2) Glatt begrenzter, runder, z.T. gelappter Knoten mit schmalem Halo - Fibroadenom
3) Glatt begrenzter, runder, z.T. gelappter Knoten mit schmalem Halo mit scholligen Verkalkungen - verkalktes Fibroadenom
4) Fettäquivalenter Tumor mit dünner Kapsel - Lipom
5) Sphärische oder ovale Aufhellungen mit charakteristischer eierschalenartiger Verkalkung. Kann bis zu mehrere Zentimeter
Durchmesser erreichen. Gewöhnlich postoperativ. - verkalkte Ölzyste
6) Unscharf begrenzter, inhomogener, Tumor mit tentakelförmigen Ausziehungen und Mikrokalzifikationen - Mammakarzinom
Bitte achten Sie auf Form, Berandung, Homogenität und Verkalkungen
Auflösung
Unterschiedliche Raumforderungen in der Sonographie (zu den obigen Mammographien passend):
1)2)
3)
4)
5)
6)
1) Rundliche glatt berandete, homogen echoleere Tumoren mit dorsaler Schallverstärkung und lateraler schmaler Schallauslöschung - zwei Zysten
2) glatt berandete rund-ovale Struktur mit homogener Binnenechostruktur (echoarm) mit verbesserter Schalleitung im Vergleich zum umgebenden Drüsengewebe und sowohl ventraler und dorsaler echodichter Kontur - Fibroadenom
3) glatt berandete rund-ovale Struktur mit homogener Binnenechostruktur (echoarm) mit verbesserter Schalleitung im Vergleich zum umgebenden Drüsengewebe und sowohl ventraler und dorsaler echodichter Kontur. Aufgrund der scholligen Verkalkungen kommt es in erster Linie zu einer Schallauslöschung (wie sie z.B. auch bei Rippen auftritt) - verkalktes Fibroadenom
4) Rund-ovale Struktur, die sich von dem umgebenden Fettgewebe aufgrund ihres höheren Echogehalts abgrenzt. Randständig schmale Schalauslöschung (Kapsel!) - Lipom
5) Vollständige Schallauslöschung aufgrund eine rundlichen, kapselartigen Verkalkungen - verkalkte Ölzyste6) Unscharf begrenzter, inhomogener Tumor mit dorsalem Schallschatten - Mammakarzinom
Unterschiedliche Mikro- und Makroverkalkungen:
1)2)
3)
4)
1) Gefäßverkalkung (rot markiert) - bei Arteriosklerose
2) y-förmiger gutartiger periduktaler Mikrokalk
3) monomorpher, stecknadelförmiger, gutartiger, periduktaler Mikrokalk, radiär zur Mammille
4) beerenartiger gutartiger lobulärer Kalk
1)2)
1) Polymorpher, gruppierter, bösartiger Mikrokalk
2) Polymorpher gruppierter, bösartiger Mikro- und Makrokalk
5) Ausgesuchte Erkrankungen mit kurzen Erklärungen:
5.1.1) Fibrozystische Mastopathie/ AdenosenDie fibrozystische Mastopathie ist häufig und manifestiert sich mit zunehmendem Alter als Fibrose, benigne Epithelhyperplasie (Adenose) und zystische Veränderung (Kein Bild!).
5.1.2) Zysten
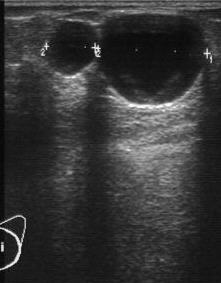
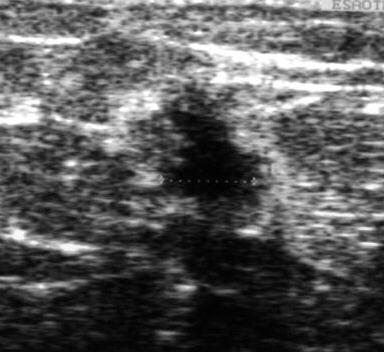
Zysten kommen solitär oder multiple vor und zeigen oft zyklusabhängige Größenveränderungen. Sie können wenige Millimeter bis mehrere Zentimeter groß werden. Zysten sind in der Mammographie als homogene, glatt begrenzte Verschattungen mit schmalem Halo (schmaler zirkulärer transparenter Aufhellungssaum) zu erkennen. Das Ultraschallbild ist typisch: Rundliche glatt berandete, homogen echoleere Tumoren mit dorsaler Schallverstärkung und lateraler schmaler Schallauslöschung.
Zysten sind am häufigsten im Alter um die Menopause. Eine Zyste mit hoher Dichte kann ein intrazystisches Karzinom kaschieren.5.2) Entzündungen
5.2.1) Mastitis puerperalis: Die Mastitis puerperalis ist die häufigste Form einer Mastitis. Bei ihrem typischen klinischen Bild erübrigt sich zumeist die radiologische Abklärung
5.2.2) Mastitis nonpuerperalis: Die Mastitis nonpuerperalis zeichnet sich radiologisch durch eine Hautverdickung, ein ödematöses Subcutangewebe und in fortgeschrittenem Stadium durch Abszeßschatten aus. Da ein Inflammatorischen Carcinom ein nahezu identisches Erscheinungsbild hat, fällt es üblicherweise schwer zu unterscheiden (Abbildung).
5.3) Tumoren der Brustdrüse:
5.3.1) Benigne Tumoren:
5.3.1.1) Fibroadenom


Das Fibroadenom ist bei jungen Frauen der häufigste solide benigne Tumor. In der Mammographie erkennt man das Fibroadenom als glatt begrenzter, runder, z.T. gelappter Knoten mit schmalem Halo (schmaler zirkulärer transparenter Aufhellungssaum)
In der Sonographie hat das Fibroadenom eine glatt berandete rund-ovale Struktur mit homogener Binnenechostruktur (echoarm) mit verbesserter Schalleitung im Vergleich zum umgebenden Drüsengewebe und sowohl ventraler und dorsaler echodichter Kontur.
Schollige Makroverkalkungen
sind geradezu pathognomonisch für Fibroadenome. Neben den oden genannten Kriterien finden sich neben den Kalkschollen in der Mammographie, in der sonographie sog. Schallschatten - hervorgerufen duch die Kalkschollen.Aufgrund der scholligen Verkalkungen kommt es in erster Linie zu einer Schallauslöschung (wie sie z.B. auch bei Rippen auftritt)
5.3.1.2) Phylloidestumor (früher: Cystosarcoma phylloides)
Der Phylloidestumor (Riesenfibroadenom) ist histologisch dem Fibroadenom ähnlich. Klinisch zeigt sich ein gelappter sehr großer Tumor. Die darüberliegende Haut ist zumeist atrophisch und livide verfärbt. Röntgenologische findet sich ein großer, homogener Tumor oder ein Konglomerat aus vielen Einzelknoten ohne Verkalkungen. (Abbildung)5.3.1.3) Papillom / Papillomatose
Solitäre Läsion mit hoher Dichte, aber ohne Verkalkung, von himbeerartiger Form. Neigt zu retromamillärem oder zentralem Sitz. Die Größe ist auf das Ausmaß eines dilatierten Milchgangs begrenzt. Bei der Papillomatose finden sich mehrere Läsionen in einem Hauptgang und seinen Ästen. Wird gewöhnlich bei der Galaktographie eines Milchgangs, der eine z.T. blutige Absonderung entleert, entdeckt, da meist zu klein, um tastbar oder bei der Mammographie deutlich sichtbar zu sein. Wenn bei einer intraduktualen papillomatösen Veränderung Zeichen von Malignität auftreten, spricht man von einem papillären Karzinom.5.3.1.4) Lipom
Mammographie: fettäquivalenter Tumor mit dünner KapselSono: Rund-ovale Struktur, die sich von dem umgebenden Fettgewebe aufgrund ihres höheren Echogehalts abgrenzt. Als wichtiges benignes Kriterium gilt die Kompressibilität während der sonographischen Untersuchung
5.3.1.5) Fibroadenolipom
Ein Fibroadenolipom ist ein sehr seltener, gutartiger Tumor, der sich aus einem Lipom mit adenomatösen und fibrösen Anteilen zusammensetzt.Röntgenologisch finden sich große oder kleine umschriebene Läsion in der Mamma mit einer Mischung von Komponenten, die teils vermehrt strahlentransparent, teils von geringer Dichte sind, umgeben von einem Halo (Abbildung).
Weitere seltene gutartige Tumoren der Brust: Hämangiom, Neurofibrom, Leiomyom
5.3.2) Maligne Tumoren
Man unterscheidet Karzinome, Sarkome und Organmanifestationen maligner systemischer Erkrankungen (z.B. Lymphome)
5.3.2.1) Mammakarzinom:
Es werden duktale (Milchgangskarzinome) und lobuläre (Läppchenkarzinome) Mammakarzinome unterschieden. Das Milchgangskarzinom mit Mamillenbeteiligung bezeichnet man M. Paget.
Bei diffusem Wachstum eines Mammakarzinoms spricht man auch von einem inflammatorischen Mammakarzinom. Darunter versteht man ein Karzinom subepidermaler Lymphspalten und Kapillaren. gerade im Anfangsstadium ist es nicht von einer Mastitis nonpuerperalis zu unterscheiden - aber: antibiotikaresistent!!!.
Häufigste Lokalisation des Mammakarzinoms ist der obere äußere Quadrant.
Mammographische Zeichen eines Milchgangskarzinoms1) Primäre Karzinomzeichen:
- bizzarer gruppierter Mikrokalk
- unscharfe Begrenzung
- Krebsfüßchen, Spiculae
- kein Halo Phänomen
- Inhomogenität
2) Sekundäre Karzinomzeichen:
- Hautverdickung
- Einziehung der Brustwarze
- Orangenhaut
- axilläre LymphknotenSonographische Zeichen für Malignität
- Unscharfer Rand
- vermehrte Schallwellenabsorption
- dorsaler Schallschatten
- Inhomogene Binnenstruktur
5.3.2.2) Sarkom:
Das Mammasarkom ist ein sehr seltener Mammatumor. Es ist zumeist gelappt und glatt begrenzt und läßt sich insofern nur histologisch von Tumoren ähnlichen Aussehens (z.B. Fibradenom) unterscheiden.
5.3.2.3) Organmanifestationen maligner systemischer Erkrankungen:
Beispielsweise maligne Lymphome, Lymphogranulomatose, Leukämie
6) Erste Diagnosen anhand einfacher pathologischer Beispiele:
(Cave: englisch - gute Vorbereitung auf eine Auslandsfamulatur!)1. Fall: 55-jährige Patientin mit "Tumor" in der linken Brust. Die patientin klagt weiterhin über Mastodynie.
2. Fall: 25-jährige Patientin mit Knoten in der Brust - Ihre Mutter ist an Brustkrebs verstorben.
3. Fall: Junge Frau mit verschieblichem Knoten in der Brust. Vor ca. 3 Jahren Stichverletzung an der Brust
4. Fall: 57-jährige Patientin mit einemKnoten in der rechten Brust
5. Fall: 47-jährige Patientin mit mehreren Knoten in der Brust. Ihre Mutter verstarb vor 1 Jahr an Brustkrebs.
weitere Beispiele aus der täglichen Routine von frau Dr. Aichinger (in deutsch):
1. Fall 5. Fall 9. Fall
2. Fall 6. Fall 10. Fall
3. Fall 7. Fall 11. Fall
4. Fall 8. Fall 12. FallZyste
Fibroadenom
Fibroadenolipom
Cystosarcoma phyloides
Mammakarzinom
Mammakarzinom
Mammakarzinom
Plasmazellmastitis
Polymorpher Mikrokalk
Ölzyste1) Maligne Läsionen
2) Benigne Läsionen
3) Rundherde
4) Mikrokalk
5) Strahlige Läsionen
6) Seltenheiten
8) Wichtige Adressen im Netz
http://medicine.creighton.edu/radiology/Mammography.html
http://www.rad.washington.edu/breast/
http://www.radiology.wisc.edu/Med_Students/Mammo/mammogra.htm
http://mammo.net/am1a1.htm
http://www.ibiblio.org/jksmith/UNC-Radiology-Webserver/Mammography.html
9) Test:
9.1) 9 6 7 3 5 8 2 1 4 10
9.2) Mammatrainer
10) Test mit statistischer Auswertung: